Obserwacje pochodzące z lat 50. i 60. XX wieku wskazują na związek pomiędzy zaburzeniami sfery seksualnej i nadciśnieniem tętniczym. Zaburzenia erekcji prącia częściej występują u pacjentów z nadciśnieniem tętniczym, wpływając negatywnie na ich jakość życia, niż u osób z prawidłowym ciśnieniem. Według badania MMAS (ang. Masachusets Male Aging Study), jest to jeden z czynników ryzyka choroby sercowo-naczyniowej, który wiąże się z rozwojem zaburzeń erekcji. Także utrwalone przekonanie wskazuje na związek pomiędzy nadciśnieniem tętniczym i leczeniem hipotensyjnym, a upośledzeniem sfery seksualnej. Jakkolwiek wyniki dotychczasowych badań epidemiologicznych i klinicznych nie dostarczają jednoznacznych dowodów na istnienie tego związku. Problem ten nabiera szczególnego znaczenia wobec danych wskazujących, że nadciśnienie tętnicze stanowi jedno z najczęstszych schorzeń dotykających populację Polski. Wg badania WOBASZ, które objęło 6392 mężczyzn, 42,1% dorosłej populacji (20-74 lata) choruje na nadciśnienie tętnicze.
Obserwacje pochodzące z lat 50. i 60. XX wieku wskazują na związek pomiędzy zaburzeniami sfery seksualnej i nadciśnieniem tętniczym. Zaburzenia erekcji prącia częściej występują u pacjentów z nadciśnieniem tętniczym, wpływając negatywnie na ich jakość życia, niż u osób z prawidłowym ciśnieniem. Według badania MMAS (Masachusets Male Aging Study), jest to jeden z czynników ryzyka choroby sercowo-naczyniowej, który wiąże się z rozwojem zaburzeń erekcji. Także utrwalone przekonanie wskazuje na związek pomiędzy nadciśnieniem tętniczym i leczeniem hipotensyjnym, a upośledzeniem sfery seksualnej. Jakkolwiek wyniki dotychczasowych badań epidemiologicznych i klinicznych nie dostarczają jednoznacznych dowodów na istnienie tego związku. Problem ten nabiera szczególnego znaczenia wobec danych wskazujących, że nadciśnienie tętnicze stanowi jedno z najczęstszych schorzeń dotykających populację Polski. Wg badania WOBASZ, które objęło 6392 mężczyzn, 42,1% dorosłej populacji (20-74 lata) choruje na nadciśnienie tętnicze.
Nadciśnienie tętnicze powoduje zmiany struktury naczyń krwionośnych prącia (przebudowa chroniąca przed urazem ciśnieniowym) i tym samym zmniejsza tętniczy napływ krwi oraz wywołuje zmiany funkcjonalne, takie jak dysfunkcja śródbłonka, wzmożona aktywność układu współczulnego i aktywacja układu renina – angiotensyna – aldosteron (ang. Renin Angiotensin Aldosterone; RAA).
Wszystkie wyżej wymienione nieprawidłowości mogą prowadzić do zmniejszenia wydzielania tlenku azotu i osłabienia relaksacji mięśniówki naczyń ciał jamistych i ciała gąbczastego, a w konsekwencji – do niemożności wystąpienia erekcji związanej z paradoksem – sztywność osiągnięta przez rozluźnienie. Dodatkowy, negatywny wpływ nadciśnienia tętniczego na erekcję prącia związany jest z uszkodzeniem naczyń odprowadzających krew z ciał jamistych, co skutkuje upośledzeniem mechanizmu veno-okluzyjnego.
Dla uszkodzenia mechanizmu erekcji istotne znaczenie ma zarówno wysokość ciśnienia tętniczego jak i czas trwania choroby nadciśnieniowej. W związku z tym, jednym z priorytetów leczenia nadciśnienia tętniczego jest skuteczne postępowanie farmakologiczne i modyfikacja stylu życia, prowadzące do utrzymania ciśnienia tętniczego krwi w zalecanych granicach (<140/90 mm Hg). Ponieważ zaburzenia erekcji są związane z nadciśnieniem tętniczym, nasuwa się pytanie, czy są one wynikiem choroby jako takiej, czy raczej są wywołane przyjmowaniem leków hipotensyjnych (obniżających ciśnienie krwi) lub łącznym działaniem obu przyczyn?
W jednym na 5 przypadków, zaburzenia funkcji seksualnych traktuje się jako niepożądany efekt działania leków. Z dostępnej literatury i obserwacji klinicznych wynika, że leki hipotensyjne, starszej generacji, negatywnie wpływają na zdolność do występowania erekcji. Dane z badań otwartych dowodzą, że zastosowanie jednak nowoczesnych leków hipotensyjnych może przywrócić sprawność erekcji u tych pacjentów z nadciśnieniem tętniczym, którzy wcześniej przyjmowali leki starszej generacji.
Jednym z najistotniejszych elementów w nowoczesnym i skutecznym leczeniu hipotensyjnym jest indywidualne dostosowanie rodzaju i dawki leku, którego podstawową cechą, poza skutecznością, powinna być dobra tolerancja przez chorego. Zatem leki powinny być obojętne metabolicznie i nie wpływać niekorzystnie na gospodarkę lipidową i węglowodanową. Powinny także wpływać na powikłania narządowe, w tym na cofanie się przerostu mięśnia sercowego oraz działać korzystnie na podatność ściany dużych naczyń i wpływać na przebudowę małych tętniczek warunkujących opór obwodowy.
Istotnymi elementami terapii jest hamowanie porannego wzrostu ciśnienia tętniczego krwi oraz wpływ na jego zmienność, która jest istotnie związana z rozwojem powikłań narządowych. Jednakże obniżenie ciśnienia tętniczego krwi, osiągane dzięki zastosowanej terapii, nie powinno upośledzać przepływu krwi przez tkanki i narządy.
Dane z badań dowodzą, że zastosowanie nowoczesnych leków hipotensyjnych może przywrócić sprawność erekcji u tych pacjentów z nadciśnieniem tętniczym, którzy wcześniej przyjmowali leki starszej generacji
Dotychczasowe obserwacje kliniczne wykazały, że zaburzenia funkcji seksualnych najrzadziej pojawiają się w trakcie terapii antagonistami receptora angiotensyny II – sartanami (ang. Angiotensin Receptor Blocker; ARB). Takie działanie udowodniono dla losartanu i walsartanu. Korzystnie na jakość życia i ocenianą w nim sferę seksualną, u chorych z nadciśnieniem tętniczym, działają także inhibitory konwertazy angiotensyny (ang. Angiotensin-Converting-Enzyme Inhibitor; ACEI) takie jak: chinapryl, enalapryl, fosinopryl, kaptopryl, lisinopryl, peryndopryl, trandolapryl, quinapryl, zofenopryl.
Obydwie grupy leków zgodnie z „Zasadami postępowania w nadciśnieniu tętniczym 2015 rok” – Wytycznymi Polskiego Towarzystwa Nadciśnienia Tętniczego (Nadciśnienie Tętnicze w Praktyce, rok 2015, tom 1, nr 1, należą do leków I rzutu rekomendowanych w leczeniu nadciśnienia tętniczego u chorych dotkniętych zaburzeniami erekcji.
Stosowanie leków blokujących receptory β-adrenergiczne (β-blokerów) związane jest z istotnie większą częstością występowania zaburzeń sfery seksualnej, jednakże związek ten nie jest silnie wyrażony. β-blokery lipofilne przechodząc przez barierę krew – mózg wykazują działanie depresjogenne, co może być przyczyną obniżenia libido i generowania zaburzeń erekcji o typie ośrodkowym. β-blokery mogą powodować także spadek stężenie testosteronu, a poprzez to przyczyniać się do powstania zaburzeń erekcji prącia. Ale leki te mogą także działać negatywnie z powodu „złej sławy” i często bezpodstawnych informacji pokutujących wśród lekarzy i ich pacjentów na temat istotnych działań niepożądanych tej grupy leków (efekt psychologiczny). Spośród wszystkich leków tej grupy odmienne działanie przejawia Nebivolol (nazwa handlowa: Ebivol, Nebicard, Nebilenin, Nebilet, Nebinad, Nebispes, Nebitrix, Nebivas, NebivololLek, Nebivor, Nedal), który charakteryzuje się długotrwałym efektem hipotensyjnym, neutralnością metaboliczną i działaniem naczynio-rozszerzającym (wazolylatacyjnym). Zgodnie z badaniem MR NOED lek ten poprawia funkcje seksualne. Wynika to z faktu korzystnego wpływu na śródbłonek naczyniowy, co przejawia się większą produkcją zaangażowanego w mechanizm erekcji prącia tlenku azotu. Wszystko to sprawia, że lek ten może być postrzegany jako „lek podobny” do inhibitorów PDE-5 (sildenafil, wardenafil, tadalafil, awanafil). Jako β-bloker w najmniejszym stopniu negatywnie wpływający na erekcje prącia, Nebivolol w ostatnich zasadach postępowania w nadciśnieniu tętniczym rekomendowany jest jako lek II rzutu u chorych z nadciśnieniem tętniczym i zaburzeniami erekcji prącia.
Dihydropirydynowi antagoniści wapnia (CA-dhp) nowszych generacji (amlodypina, felodypina, isradypina, lacydypina, lerkanidypina) korzystnie wpływają na jakość życia chorych, w tym na sferę seksualną i są lekami rekomendowanymi jako leki II rzutu u chorych z nadciśnieniem tętniczym i zaburzeniami erekcji prącia.
Zgodnie z „Zasadami postępowania w nadciśnieniu tętniczym 2015 rok” – Wytycznymi Polskiego Towarzystwa Nadciśnienia Tętniczego inhibitory enzymu konwertującego (ACEI) i sartany (ARB) należą do leków I rzutu, a Nebivolol (β-bloker) i dihydripirydynowi antagoniści wapnia (CA-dhp) są lekami II rzutu u chorych z nadciśnieniem tętniczym i zaburzeniami erekcji
Stosowanie diuretyków w leczeniu nadciśnienia tętniczego (chlorthalidon, clopamid, hydrochlorothiazid, furosemid, torasemid) wiąże się z rozwojem zaburzeń erekcji. Jednak ten niekorzystny efekt jest przejściowy, a zaprzestanie podawania leku moczopędnego przywraca funkcje seksualne do stopnia obserwowanego przed włączeniem diuretyku do terapii nadciśnienia tętniczego.
Szczególną grupą leków moczopędnych są antagoniści aldosteronu. Klasyczny lek z tej grupy spironolakton jest nieselektywnym antagonistą receptorów dla hormonów steroidowych – androgenów gonadowych (testosteron), nadnerczowych (DHEA) i mineralokortykosteroidów (aldosteron), a blokując enzymy w szlaku sterydogenezy nadnerczowej i gonadowej (17,20 desmolazy i 17α – ketoreduktazy – dodatkowo zmniejsza syntezę testosteronu i DHEA. Poza tym wpływa na receptory androgenowe i progesteronowe, wzmacniając działanie specyficznego enzymu aromatazy, sprzyjającego dodatkowej produkcji estrogenów obwodowych. Wszystko to skutkuje obniżeniem libido i wywołuje zaburzenia erekcji. Jednym z jego objawów ubocznych jest ginekomastia (powiększenie piersi u mężczyzn). Aktualnie leczenie chorych, wymagających stosowania tego leku, modyfikuje się wykorzystując w tym celu pozbawionego działań niepożądanych selektywnego antagonistę aldosteronu eplerenon (nazwa handlowa: Eleveon, Eplenocard, Espiro, Inspra, Nonpres).
Zgodnie z „Zasadami postępowania w nadciśnieniu tętniczym – 2015 r., leki z grupy α-adrenolityków należą do grupy leków pomocnych w leczeniu nadciśnienia tętniczego. Jednakże ze względu na ich skuteczność w redukcji ciśnienia tętniczego krwi, korzystne działania metaboliczne i wskazania urologiczne (łagodny rozrost gruczołu krokowego) są stosowane w terapii nadciśnienia tętniczego u mężczyzn.
Farmakoterapia oparta o wykorzystanie tych leków u pacjenta z zaburzeniami erekcji prącia, który wymaga terapii lekami z grupy inhibitorów PDE5 – sildenafilem, wardenafilem, tadalafilem i avanafilem, powinna być prowadzona z zachowaniem szczególnej ostrożności. Przyjmowanie sildenafilu w dawce od 50 mg z alfa adrenolitykiem jest dopuszczalne w wybranych sytuacjach, jeśli pomiędzy przyjęciem obu leków mijają minimum 4 godziny. Przyjmowanie wardenafilu z alfa adrenolitykami, wg zaleceń amerykańskich, jest przeciwwskazane. Leczenie stabilnych chorych przyjmujących lek blokujący receptory α-adrenergiczne, należy rozpoczynać od najmniejszej dawki awanafilu wynoszącej 50 mg. W przypadku tadalafilu – także nie stosujemy alfa adrenolityków z wyłączeniem tamsulosyny.
Łączenie leków alfa-adrenolitycznych (doksazosyna, tamsulosyna, terazosyna) i inhibitorów 5-fosfodiesterazy (sildenafil, wardenafil i tadalafil, awanafil) wymaga znajomości zasad łączenia niektórych preparatów i zachowania szczególnej ostrożności
Uwzględniająca wpływ leków hipotensyjnych na zaburzenia erekcji prącia optymalizacja farmakoterapii, wpływa zapewne na zmniejszenie odsetka chorych, u których po włączeniu leczenia nadciśnienia tętniczego pojawią się zaburzenia erekcji. Działanie to powinno zostać przeprowadzone jeszcze przed włączeniem do terapii inhibitorów PDE-5 (awanafil, sildenafil, tadalafil, wardenafil). Inhibitory PDE5 powodują ustąpienie zaburzeń erekcji u wysokiego odsetka chorych na nadciśnienie tętnicze. Spośród inhibitorów fosfodiesterazy-5, w leczeniu zaburzeń erekcji u pacjentów z nadciśnieniem tętniczym, stosowane są: awanafil (nazwa handlowa: Spedra), sildenafil (nazwa handlowa: Ecriten, Falsigra, Lekap, Maxigra, Sildenafil Actavis, Sildenafil Apotex, Sildenafil Medana, Sildenafil Ranbaxy, Sildenafil ratiopharm, Sildenafil Sandoz, Sildenafil SynPhar, Sildenafil Teva, Silfedrem, Viagra, Vigrande, Vizarsin), tadalafil (nazwa handlowa: Cialis) i wardenafil (nazwa handlowa: Levitra).
Zgodnie z ustaleniami Third Princeton Consensus Conference, chorych z dobrze kontrolowanym nadciśnieniem tętniczym, charakteryzuje niskie ryzyko wystąpienia incydentów sercowych i mogą bez obaw odbywać stosunki seksualne. Natomiast u osób cechujących się bardzo wysokim ryzykiem, zagrożenie wystąpienia incydentu sercowego, zarówno podczas stosunku seksualnego, jak i do dwóch godzin po nim, ryzyko wystąpienia powikłań jest aż 10 razy wyższe.
Do grupy wysokiego ryzyka zalicza się osoby z nie leczonym, źle kontrolowanym, przyspieszonym i złośliwym nadciśnieniem tętniczym. Chorzy ci powinni się powstrzymać od aktywności seksualnej, aż do normalizacji wartości ciśnienia tętniczego krwi i całkowitego ustabilizowania stanu klinicznego. Pomimo badań klinicznych dowodzących bezpieczeństwa łączenia inhibitorów PDE5 z lekami hipotensyjnymi, ich zastosowanie u chorych z nadciśnieniem tętniczym może wiązać się z obniżeniem ciśnienia tętniczego. Mimo że redukcja ciśnienia jest zazwyczaj nieznaczna, bardziej podatni pacjenci (osoby starsze lub chorzy z niedoborem sodu) mogą wykazywać objawowe niedociśnienie. W związku z tym zastosowanie inhibitorów PDE5 u chorych z nadciśnieniem tętniczym poprzedzone musi być kwalifikacją lekarską z oceną przeciwwskazań do ich stosowania i szacowaniem ryzyka sercowo-naczyniowego. Negatywny wpływ leczenia hipotensyjnego na proces erekcji może zostać zrównoważony przez realizację zaleceń dotyczących modyfikacji stylu życia.
Istotnym elementem negatywnie wpływającym na sferę seksualną jest narastające wraz z wiekiem obniżenie stężenia testosteronu, które może być bardziej wyrażone u chorych z nadciśnieniem tętniczym. Dlatego w farmakoterapii nadciśnienia tętniczego u chorych z zaburzeniami erekcji wykorzystuje się przede wszystkim leki takie jak walsartan, który u chorych na nadciśnienie tętnicze nie wywołuje zmian stężenia testosteronu w osoczu.
Zalecenia Piątej Wspólnej Grupy Roboczej Europejskiego Towarzystwa Kardiologicznego i innych towarzystw ds. prewencji chorób sercowo-naczyniowych w praktyce klinicznej, wskazują na konieczność podjęcia zmiany stylu życia u wszystkich chorych na nadciśnienie tętnicze (RR>140/90), a także u osób z wysokim prawidłowym ciśnieniem tętniczym (130-139/85-89). Zaplanowane i kontrolowane przez specjalistów działania prowadzące do redukcji masy ciała, intensyfikacji aktywności ruchowej, realizacji zaleceń dietetycznych i zaprzestania palenia tytoniu, istotnie obniżają wartości ciśnienia tętniczego krwi u osób z podwyższonym ciśnieniem tętniczym i prawdopodobnie mogą zapobiegać rozwojowi choroby u osób obciążonych rodzinnie.
Redukcja nadwagi powinna być osiągnięta poprzez zmniejszenie kaloryczności i składu diety – unikanie alkoholu, tłuszczów zwierzęcych, soli kuchennej, a zwiększenie spożycia warzyw i owoców i produktów mlecznych o zmniejszonej zawartości tłuszczu. Szacuje się, że redukcja masy ciała o 10 kg przyczynia się do obniżenia skurczowego ciśnienia tętniczego o około 5–20 mm Hg, a efekt ten jest większy u chorych z otyłością, niż u osób z masą zbliżoną do prawidłowej. Ograniczenie spożycia soli kuchennej do 4,35–5,8 g/dobę powoduje przeciętny spadek ciśnienia tętniczego o 2–8 mm Hg. Dieta chorych na nadciśnienie tętnicze nie powinna przekraczać 5 g soli kuchennej/dobę. Odpowiednia aktywność fizyczna jest ważną składową leczenia niefarmakologicznego. Wykazano bowiem, że tą drogą można uzyskać obniżenie ciśnienia tętniczego krwi.
Zalecenia dotyczące uprawiania aktywności fizycznej, są analogiczne z wytycznymi dla szerokich grup ludzi z ograniczeniem treningu o dużej komponencie statycznej (podnoszenie ciężarów) jak i sportów zespołowych i ekstremalnych (duża komponenta emocjonalna). Zwiększone spożycie alkoholu sprzyja częstszemu występowaniu udarów, a równocześnie osłabia działanie leków hipotensyjnych. W przypadku, gdy całkowite wyeliminowanie alkoholu nie jest konieczne, należy dzienne spożycie alkoholu u mężczyzn ograniczyć do 20–30 g, w przeliczeniu na czysty etanol, a u kobiet do 10–20 g. Wszystkie wyżej wymienione działania korzystnie wpływają na normalizacje ciśnienia tętniczego krwi i poprawiają funkcjonowanie elementów biorących udział w erekcji prącia a poprzez to zmniejszają występowanie zaburzeń erekcji.
Interesujący wydaje sie też problem związany ze zmianą ciśnienia tętniczego krwi po przyjęciu inhibitorów PDE5, który jest często demonizowany przez pacjentów i potęguje strach przez przyjęciem leków z tej grupy. Przeprowadzona przez Klonera R.A. (Cardiovascular effects of the 3 phosphodiesteraze-5 inhibitors approved for the treatment of erectile dysfunction. Circulation 2004; 110: 3149-3155) analiza wpływu preparatów z grupy inhibitorów PDE5 na ciśnienie tętnicze krwi wykazała, że sildenafil podany w dawce 100-200 mg osobom z prawidłowym ciśnieniem tętniczym krwi obniżył skurczowe i rozkurczowe ciśnienie krwi odpowiednio o 10 mm/7 mmHg. Efekt najmocniej wyrażony 3 godziny po podaniu leku. Powrót ciśnienia do wartości wyjściowych następuje po 6 godzinach. Lek nie powodował odruchowego przyspieszenia częstości akcji serca. W przypadku wardenafilu w dawce 20 mg redukcja skurczowego i rozkurczowego ciśnienia tętniczego wyniosła odpowiednio 7 mm/8 mmHg. Najsilniej działał pomiędzy 1. a 4. godziną od przyjęcia. Lek wywołał przyspieszenie częstości akcji serca średnio o 4 uderzenia/minutę. Tadalafil 10/20 mg obniżył ciśnienie skurczowe i rozkurczowe odpowiednio o 0,2 mm/4,6 mmHg.
Dotychczasowe badania wskazują, że podawanie PDE5 chorym leczonym farmakologicznie z powodu nadciśnienia tętniczego towarzyszy jedynie niewielkie obniżenie ciśnienia tętniczego krwi. Szczególnego podkreślenia wymaga konieczność przeprowadzenia u wszystkich chorych na nadciśnienie tętnicze lub inne choroby układu sercowo-naczyniowego dokładnej oceny stanu kardiologicznego przed i w toku leczenia awanafilem, sildenafilem, tadalafilem i wardenafilem.
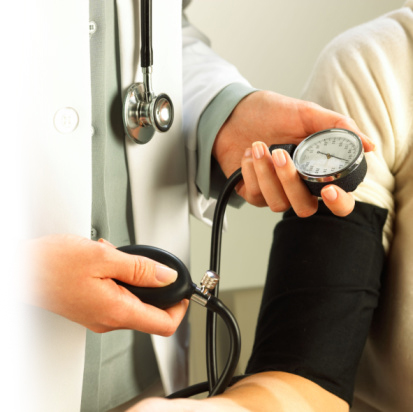
Prawidłowo przeprowadzony pomiar ciśnienia tętniczego warunkuje poprawność rozpoznania nadciśnienia tętniczego i innych decyzji diagnostyczno-terapeutycznych
Zasady pomiaru ciśnienia tętniczego
Dokonując pomiaru ciśnienia tętniczego krwi, należy zwrócić szczególną uwagę aby:
- powstrzymać się od picia kawy i palenia tytoniu, co najmniej 30 minut przed pomiarem;
- przez rozpoczęciem pomiarów odpocząć kilka minut w pozycji siedzącej z podpartymi plecami, w pomieszczeniu w którym nie będzie bodźców mogących wpłynąć na stan emocjonalny;
- przeprowadzić co najmniej dwa pomiary w odstępie 1–2 min, a jeżeli zmierzone wartości znacznie się różnią, wykonać dodatkowe pomiary ciśnienia tętniczego krwi;
- zazwyczaj posługiwać się standardowym mankietem (szerokość 12–13 cm i długość 35 cm) w przypadku ramienia o większym lub mniejszym obwodzie należy używać dostosowanego mankietu.
- kończyna górna, na której mierzone jest ciśnienie, powinna być obnażona z uciskającej odzieży, luźno wsparta ze zgięciem łokciowym na poziomie 4. międzyżebrza;
- mankiet powinien być umieszczony tak, aby jego dolna krawędź znajdowała się 2 cm ponad zgięciem łokciowym
- mankiet powinien znajdować się na wysokości serca niezależnie od pozycji ciała pacjenta.
- stetoskop powinien znajdować się w górnej części dołu łokciowego;
- mankiet należy pompować 30 mm Hg powyżej słyszalnych tonów;
- powietrze z mankietu należy wypuszczać z prędkością 2 mm Hg/s;
- pierwszy raz ciśnienie tętnicze krwi należy zmierzyć na obu kończynach górnych, a kolejne pomiary należy wykonywać na ramieniu o wyższym ciśnieniu tętniczym krwi;
- do pomiarów należy używać sfigmomanometru rtęciowego lub systematycznie kalibrowanego manometru aneroidowego. Dopuszczalne jest także korzystanie z posiadających stosowne atesty automatycznych i półautomatycznych aparatów (lista aparatów dostępna na stronie http://www.nadcisnienietetnicze.pl/dla_lekarzy/zalecenia_i_standardy/zalecenia_ptnt lub poniżej) do mierzenia ciśnienia tętniczego krwi z mankietem zakładanym na ramię
Naramienne aparaty do samodzielnych pomiarów ciśnienia tętniczego zalecane przez PTNT (Zasady Postępowania w Nadciśnieniu Tętniczym – 2011 rok). Metoda oscylometryczna, pomiary prowadzone w spoczynku:
A&D UA-631, A&D UA-787, A&D UA-853, Andon BP3 (KD-931), Andon KD-391, Andon KD-556, Andon KD-5031, Andon KD-5913, Andon KD-5915, Andon KD-5963, Andon MD-534, Beurer BM35, Beurer BM44, Beurer BM60, BIOS BD209, Braun BP4600, Braun BP4900, Braun BP5900, Citizen CH-432B, Colson MAM BP3AA1-2, Foracare Fora D 30, Health & Life HL-868BA, Honsun LD-30, Honsun LD-578, Kingyield BP101H, Lloyds Pharmacy BP11, Medel Check (92187), Medel Elite (92125), Medel Idea (91913 IDEA), Microlife BP 3AC1-1, Microlife BP 3AC1-1 PC, Microlife BP 3AC1-2, Microlife BP A100, Microlife BP A100 Plus, Microlife Exact BP (BP3MD1-3), Microlife WatchBP Home, Microlife WatchBP Home A, Microlife WatchBP Home S, Microlife WatchBP O3 3MZ0, Nissei DS-400, Nissei DS-500, Omron HEM-705CP-II (HEM-759-E2), Omron 705IT, Omron HEM-746C (HEM-746C-SH), Omron HEM-7051 (HEM-7051-SH), Omron HEM-7080IC, Omron HEM-7101(HEM-7101-SH), Omron HEM-Solar (HEM-4500-SOLE), Omron IA2 (HEM-7011-C1), Omron i-C10 (HEM-7070-E), Omron M1 (HEM-4030-E), Omron M1 Classic (HEM-442-E), Omron M1 Compact (HEM-4022-E), Omron M1 Plus (HEM-4011C-E), Omron M2 (HEM-7117-E), Omron M2 Basic (HEM-7116-E), Omron M2 Compact (HEM-7102-E), Omron M3 (HEM-7200-E), Omron M3 Intellisense (HEM-7051-E), Omron M4-I (HEM-752-E), Omron M5-I (HEM-757-E), Omron M6 (HEM-7001-E), Omron M6 (HEM-7211-E), Omron M6 Comfort (HEM-7000-E), Omron M6 Comfort (HEM-7221-E) (HEM-7000-E), Omron M7 (HEM-780-E), Omron M10-IT (HEM-7080IT-E), Omron MX2 Basic (HEM-742-E2), Omron MX3 Plus (HEM-742-E), Omron SEM-1 (HEM-7051-C12), Oregon Scientific BPU 330, Panasonic EW3106, Panasonic EW3109, Pic Indolor (Artsana) Classic Check, Pic Indolor (Artsana) Comfort Check, Pic Indolor (Artsana) CS 410, Pic Indolor (Artsana) CSI 610, Pic Indolor (Artsana) My Check, Pic Indolor (Artsana) One Check, Pic Indolor (Artsana) Check Personal, Rossmax ME 701 series, Seinex SE-9400, Sensacare SAA-102 (Standard), Spengler KP7500D, Spengler Pro M, UEBE Visomat Comfort 20/40, UEBE Visomat Comfort Eco, UEBE Visomat Comfort Form, UEBE Visomat Double Comfort.
Aparat zalecany w schyłkowej niewydolności nerek: Microlife BP 3AC1-1 PC.
Aparaty zalecane u osób w wieku podeszłym: Omron M5-I (HEM-757-E), Omron M6 (HEM-7001-E).
Aparat zalecany u osób otyłych: Omron M6 (HEM-7001-E).
Aparat zalecany dla chorych wymagających zastosowania szerokiego mankietu: Omron M7 (HEM-780-E).
Kliknij tutaj, aby pobrać na swój komputer Tabelę pomiarów ciśnienia tętniczego i tętna
Zadzwoń, by dowiedzieć się więcej o leczeniu nadciśnienia i zaburzeń erekcji we Wrocławiu, w Centrum Zdrowia Mężczyzny.






